神津 仁 院長
- 1999年
- 世田谷区医師会副会長就任
- 2000年
- 世田谷区医師会内科医会会長就任
- 2003年
- 日本臨床内科医会理事就任
- 2004年
- 日本医師会代議員就任
- 2006年
- NPO法人全国在宅医療推進協会理事長就任
- 2009年
- 昭和大学客員教授就任
- 1950年
- 長野県生まれ、幼少より世田谷区在住。
- 1977年
- 日本大学医学部卒(学生時代はヨット部主将、
運動部主将会議議長、学生会会長)
第一内科入局後、1980年神経学教室へ。
医局長・病棟医長・教育医長を長年勤める。 - 1988年
- 米国留学(ハーネマン大学:フェロー、ルイジアナ州立大学:インストラクター)
- 1991年
- 特定医療法人 佐々木病院内科部長就任。
- 1993年
- 神津内科クリニック開業。
Medicare part D
日本医師会の常任理事には逸材が多いが、志村大宮病院の鈴木邦彦先生はその一人だ。秋田大学卒の医師が持つ粘り強い足腰と、信念を貫くが大言壮語や無駄口をたたくことのないやさしい人柄とが周囲を引き付ける。長年、社会福祉・医療行政に携わり、中医協の委員として日本医師会の意見を開陳し続けていて、その鋭い矛先に敵対する相手には嫌がられ、「『日医の汚れ役』鈴木邦彦常任理事の副作用」などという論評が出たこともある。
その鈴木先生が団長となり、昨年5月1日から6日の日程で「日本医師会・民間病院、アメリカ医療・福祉調査」が行われた。最近になって報告書が出来上がったというので、日本医師会から一冊取り寄せて読ませていただいた。
報告書の最初に鈴木先生の解説がまずあって、続いて各団員からの報告がびっしりと書かれている。団員は医師会役員、大学研究者、病院経営者合わせて10人、JETROから2名の現地随行員が付いた。日程はタイトで、5月1日から6日まで、ワシントンとニューヨークにおいて毎日朝から晩まで講義と視察が行われた。日本人、米国人を含めた現地での講師6人による講義もかなりしっかりとしたものが行われている。歓迎会もFarewell partyも日程にはなかった。私も米国留学時に学会発表や同僚とのdiscussionでずいぶんと疲れた思い出があるが、慣れない英語で緊張を強いられた6日間は大変だっただろうと思う。団長をはじめとした皆さん方の疲れを労いたい。
それぞれの報告書は、参加母体の立場の違いからどのようにその団員が米国医療を捉えてきたかを示す興味深い内容だったが、5月2日に行われた、Center for Healthcare Regulatory InsightのPrincipal and National LeaderであるS. Lawrence Kocot氏からの「Evolving Payment Models: A from Volume to Value」という講演は、現在進行形で変化している米国医療の中身を伝えていてさらに興味深かった。またその質疑応答は、米日お互いの本音が垣間見られるものだった。」
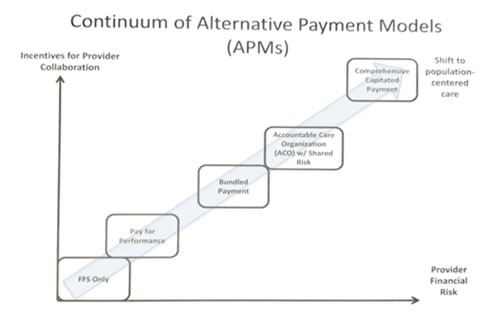
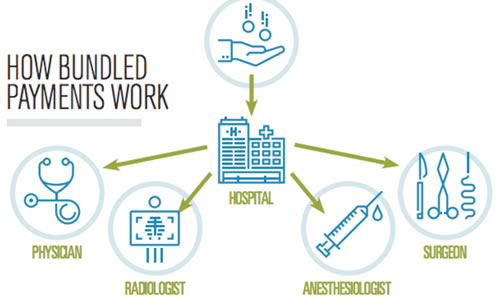
この図は、現在のFee For Service(FFS=出来高払い)、Pay for Performance(PFP=EBMに基いて設定された基準や指標で医療の質を測定し、その結果evidenceに基いた質の高い医療提供に対して経済的インセンティフを与える仕組み)から、Bundle Payment(=包括払い制度)、その後究極的にはPopulation centered care(医療機関のみに直接支払うのではなく、地域全体で地域住民の健康に対して責任を果たしているかどうかで支払う)にまで持っていきたいという工程表だ。
アメリカは日本と違い、病院に対してHospital fee、医師に対してDoctor feeを支払う。医師がある患者を診た時に、その重症度に応じてかかった必要経費を請求したぶんだけ支払いが受けられれば、経済的なリスクはあまり考えなくて良いし、自分の診療から川下にあるリハビリや介護について考えなくて済むから、他の医療機関や医師、他職種と連携するというインセンティブは働かない。しかし、例えば大腿骨頸部骨折で人工関節を入れる場合、病院に一括してこの疾患に対しての支払いが降りると、病院は短期間で患者が良い状態で退院すればするほど経費はかからないので、腕の良い開業医をattending doctorとして連携し、腕の良い外科医、麻酔科医、PTなどが集まって診療行為をした方が経営的に有利だ。それが出来ないと経済的なリスクが高くなる。だから質を高めるために努力し、連携医療に対するインセンティブが高くなる。この図の右へ行けば行くほどそうした経営的リスクが高くなり、連携のインセンティブが働く、というわけだ。
しかし、医療制度改革といって官僚が制度設計をしても、実際にこの青写真通りに行くとは限らない。いつの世も、取らぬ狸の皮算用は一時のバラ色の夢を描くだけに終っているのが常だからだ。
■日本に民間保険を導入する根拠、目的は?
Kocot氏に日本側から
(Q)日本は公的国民皆保険制度で民間の参入は許されていないが、民間保険会社がもし参入するとすればどのような影響が考えられるでしょうか?
という質問があった。
Kocot氏は逆に、
(A)残念ながら、私は日本の医療制度の事はそれほど精通しておりません。そしてまた民間保険が日本に参入したときに、どのようになるかは残念ながらお答えすることができません。逆に質問ですが、日本で民間保険を導入するその根拠、目的は何でしょうか?
と、この調査団の大きな目的に切り込んだ。
それに対して、誰が話したのかは書かれていないが、日本側の本音に近い発言があった。
-------------------------------------------------------
「今後財源をどう確保するかが大問題です。基本的にほとんど公的保険で、民間保険は入っていません。ところが、ソバルディーみたいなもので予算がふくれてしまって、保険料の総額を増やさなくてはならない。ところが残念ながら保険料を上げるか、国から今まで税金を医療費の約25%位を入れていたのですが、これを増やすことしか方法がないのですが、今現在、国の政策で税金の基本的には投入を減らしたいと考えている。少なくとも増やしたくないと考えている。そうなると、保険料をあげれば良いのですが、保険料を上げるとなると日本の場合、企業が半分、個人が半分で、結局企業に負担がかかることから、企業の国際競争力が落ちるという理由で、財界は大反対しています。一方、国民側にとっても保険料が上がると個人の保険料負担が増えることから、今の自民党政権はおそらく、それをやると国民負担が増えるので、選挙に不利に働くことから二の足を踏んでしまう。保険料があげられないとなると、残るは医療費自体での他の部門でそれぞれコストを下げて吸収するか、もう一つは新たな財源として民間保険の導入をするかとなってしまう。一部分に非常に、それをどこに入れるかに関わりますが、ハイクオリティーの部分なのか、それ以外の部分なのかと、いろんな意見がありますけれども、一部選択的に民間保険を導入せざるを得ないのではないかと、われわれは予想しています」
-------------------------------------------------------
(A)アメリカも同じです。一人当たりの医療費がどんどん高くなっていく、または政府の方ではいろいろ支出しなければいけないプライオリティもあるので、そこの中でどうしてもその財源が取り難くなっている。また財界、事業界にそれをお願いすると、企業の国際競争力がなくなる。
ここら辺の事情は、日本とアメリカと大差がない。選挙に勝てないとか、企業の国際競争力を保持することの方が、国民の社会保障、医療経済の安定化より大事だという意識では、とてもまともな政策を作ることは難しい。second bestではその歪みを是正するのにまた違うところに綻びが出来る。結局は穴を塞ぐのに忙しくて沈みゆく泥舟になっている。沈んで行くのがいつになるのか、時間の問題になってくる。まともな政治家がいない世界は、結局地球を食いつぶして、破壊される運命にあるのではないか。
■Medicare part D
Kocot氏の話を引き取って、日本側は「我々としては民間保険の方を主流にはしたくない。そのコントロールをどうするか。公的保険があくまでも主流と考えています。要するに、民間保険をどのようにコントロールしていくかということです」とそのコントロールの仕方を教わりたいとコメントした。
すると、Kocot氏は、(A)オバマケアが民間保険をアメリカの公的保険市場に導入した経験があります。つまり政府がルールを作ったわけです。Part Dは非常によくできています。
と答えた。
アメリカの医療制度は公的保険としてMedicareとMedicaidがあり、前者は高齢者医療保険、後者は低所得者保険の範疇に入る。Medicareは65歳以上の高齢者、身体障害者、慢性腎不全患者を対象とし、Medicaidは低所得者、特に妊婦、子供、65歳以下の障害者等を対象にしている。MedicareはPart AからDまでに分かれており、民間保険を合わせるとその選択の仕方はかなり難しい。しかし、アメリカ側の講師にいわせると「私が思うに、このように非常に複雑になっているのは、アメリカの文化的影響を受けていると考えられます。つまり『アメリカ人というのはチョイス、選択を好む』という文化です。そこでメディケアのプログラムも受給者に対してチョイスを与えています」ということらしい。
アメリカ発祥の食べ物や飲み物は、オーダーする際にチョイスの幅が大きく、それが楽しみで自分好みのものにして満足しているようなところがある。サンドイッチなら、挟む野菜やハム、ソーセージの種類をチョイスする。最近有名になったThe Counterハンバーガーは、肉の大きさ3種類(1/3パウンド、2/3パウンド、1パウンド)、チーズ8種類、ソース24種類の中から選ぶようになっている。
世界中に7,300店以上の支店を持つアイスクリームの専門店であるBaskin-Robbins Inc.は、日本では「31(サーティワン)アイスクリーム」として有名だが、ここではまずコーン、カップ、ワッフルコーンの三種類の入れ物から、キッズ(小)、レギュラー(中)、キング(大)の大きさを選び、ガラスケースから見える容器の中に色とりどりのフレーバー(通常28から32種類)が入れられていて、お客はその中から自分の好きなものを選ぶ。お任せが好きな日本人にはちょっと面倒臭いと感じるかもしれない。それが好きだというのだから、医療保険に対する選択の仕方も日本人とは感覚自体が違っていると思って良いだろう。
Medicare Part Dは、患者が処方箋をもらい、薬局や通信販売で薬剤を手に入れるときに、保険プランの種類によってカバーされる薬剤の種類が違うというシステムだ。それゆえ自分に必要な薬剤がどの保険プランに含まれているのか、1,600以上ある保険プランの中から選ぶ必要がある。保険購入に際しては医師と相談しながら選択するようだが、日本ではなかなか難しいかもしれない。今後、このシステムが日本で始まり定着するまでには10年はかかりそうだ。しかし、医療費の高騰は高額な薬剤費によって油を火に注ぐがごとく炎上していて待ったなしだ。やっている素振りさえ見られないが、もしやっているのなら、国はその研究結果を我々国民に丁寧に説明し、踏み出す方角を示す必要があるのではないだろうか。
<参考資料>
1) 「日医の汚れ役」鈴木邦彦常任理事の副作用 : http://bit.ly/2qiyFfh
2) Everything doctors need to know about bundled payments : http://bit.ly/2pxVRZM
3) The Counter : http://www.thecounterburger.com
4) バスキン・ロビンス : https://ja.wikipedia.org/wiki/バスキン・ロビンス
5) 中川秀空「アメリカの高齢者医療制度の現状と課題」 : http://bit.ly/2qiSO4U