神津 仁 院長
- 1999年
- 世田谷区医師会副会長就任
- 2000年
- 世田谷区医師会内科医会会長就任
- 2003年
- 日本臨床内科医会理事就任
- 2004年
- 日本医師会代議員就任
- 2006年
- NPO法人全国在宅医療推進協会理事長就任
- 2009年
- 昭和大学客員教授就任
- 1950年
- 長野県生まれ、幼少より世田谷区在住。
- 1977年
- 日本大学医学部卒(学生時代はヨット部主将、
運動部主将会議議長、学生会会長)
第一内科入局後、1980年神経学教室へ。
医局長・病棟医長・教育医長を長年勤める。 - 1988年
- 米国留学(ハーネマン大学:フェロー、ルイジアナ州立大学:インストラクター)
- 1991年
- 特定医療法人 佐々木病院内科部長就任。
- 1993年
- 神津内科クリニック開業。
感染症の季節に思うこと~抗生物質都市伝説を暴く(Ⅰ)~
今年の季節の移り変わりは極端だ。夏が終わったと思ったら秋はほんの少しですぐに冬が来た。季節に体が追い付かない患者さんは、強い疲労感を訴えたり、血圧がいつもより上がって来院することが多かった。マイコプラズマ感染症が多くなって、インフルエンザも11月初めで例年の数倍と感染症の季節がやってきていた。
感染症といえば感染症治療薬と相場が決まっている。ウィルス感染なら抗ウィルス薬、細菌感染なら抗生物質、真菌感染なら抗真菌薬、「風邪に抗生物質を出す医者はやぶ医者だ」と、世間も一応の良識は心得ている。ただ、そこから踏み込んだ学術的な話になると心もとない。我々医師も、大学時代に教わった知識はそこそこ古くなり、学術雑誌や講演会、インターネットなどで新しい知識を取り入れてはいるのだが、断片的で偏ったものも多くなる。当たり前だと思っていたことが当たり前でなく、最新の知識を見聞すると目から鱗が落ちることも少なくない。
今回Medscapeから送られてきたメールマガジンの中に、それこそ目から鱗の記事があった。いつもは読んでそのままにしてメールボックスの中にしまってしまうのだが、この記事は読者と共有したい思いに駆られた。日本語では提供されていないものなので、翻訳の間違いがないように気を付けて訳したが、もし原著を当りたい読者は資料のURLを参考にしていただければと思う。
-------------------------------------------------------

抗生物質の5つの神話を暴く
抗生物質にまつわる神話
この80年間で抗生物質に関する多くの知識が得られてはいるものの、その中のいくつかは残念ながら間違いなのだ。かの有名なオスラー博士の言葉を借りるならば、「教えられた半分は間違いである」のだが、問題はどれくらいの半分か、ということだ。
ここでは、抗生物質とその抵抗性に関する、広く信じられている5つの神話を暴いていこうと思う。
神話1:20世紀になって初めて人間が抗生物質を発明した
臨床の場で安全かつ効果的に使用された初めての抗菌薬は、1931年に合成されたサルファ剤であるプロントジル(prontosil rubrum)である。しかしながら、プロントジルは最初に発明された抗菌薬ではなく、人間もまた最初の発明者ではなかった。
遺伝解析によれば、バクテリアが2~2.5億年前に抗生物質と抗生物質耐性のメカニズムを発明していた。バクテリアは、我々が抗生物質の存在を知るまでの20万倍もの長きにわたって抗生物質という「武器」でお互いに殺し合い、抵抗性という盾でこの武器から自分たちの身を守っていた。
強調すべきは、2011年にニューメキシコのカールズバッド洞窟群の深い洞窟(そこは400万年もの間地球の表層から隔離されていた地層であった)を探検した研究論文が出版されたことだ。探索された洞窟部分は、今まで一度も人間が立ち入ったことがなかった。
研究者たちは、洞窟の壁から多くの異なる種類のバクテリアを培養した。すると、すべての系のバクテリアが、少なくとも一つの現代の抗生物質に抵抗性を持っており、多くは多剤耐性であったのだ。しかも、自然に生じた抗生物質に耐性があるだけでなく、1960年代から1980年代に至るまでは作られていない合成薬物(フルオロキノロン系抗菌薬fluoroquinolones、MRSA感染治療用リポペプチド系抗菌薬のダプトマイシンdaptomycin、バンコマイシンに対する薬剤耐性を獲得したバンコマイシン耐性腸球菌および黄色ブドウ球菌 に有効な新薬linezolid)に対しても耐性があることが見つかったのだ。
この神話の崩壊が及ぼす影響:20億年にわたる微生物の進化戦を経て、微生物は考えられるすべての生化学的経路を毒する抗生物質と、それに対抗してそれらすべての生化学的経路を守る耐性機能をすでに手に入れていた。それゆえ、まだ発明されていない抗生物質に対する耐性機能もすでに自然の中に広まっている。耐性は避けられないのである。
神話2:抗生物質の不適切な使用が耐性を生じる
この神話は、もしわれわれが不適切な抗生物質使用をやめれば、耐性は起こらないに違いない、という意味を込めてしばしば繰り返される。しかし、すべての抗生物質の使用はバクテリアを殺すことによって淘汰圧(生物種を環境が淘汰しようとする圧力)を生ずる。適切な抗生物質の使用も、不適切な使用と同じく淘汰圧(選択圧)を加えていることになる。両者のどこに差があるかといえば、不適切な使用にはメリットがないので止めることが出来ることだろうし(もちろん止めるべき)、対照的に、適正な抗生物質の使用は細菌感染による死亡率や罹患率を下げるためには止められない(必要だ)、ということだろう。
この神話の崩壊が及ぼす影響:適正な抗生物質の使用によっても耐性の出現が起こり得るが、患者や社会に対して適正な抗生剤の使用によるメリットが選択的侵害the collective harmを上回るから使用するのだと認容することだ。これと対照的に、メリットのない不適正使用の場合には、抗生物質耐性に関して淘汰圧(選択圧)がどうのこうのという議論にはなりえない。
つまり、耐性の出現をなくそうという理由ではなく、抗生物質使用のメリットを失わないように、耐性の出現を遅らせるように、抗生物質の不適正使用をなくす努力をしなければならない。
神話3:耐性を予防するためには、患者は症状が改善しても処方された抗生物質はすべて服用しなければならない
この神話の出どころは多少あいまいだが、1940年代にさかのぼる。こうした考えがいかに広く深く浸透していようとも、感染徴候や症状を解決してもなお継続的に抗生剤を使用することが、抗生剤耐性菌の出現を減らすのだ、という考えを支持するデータは何もない。
逆に、短かめの治療は抗生物質耐性を起こしにくいという研究はいくらでも見つけることが出来る。このことは自然淘汰の原理原則と一致する。今まで行われた短期治療と長期治療を比較したすべての無作為化臨床試験は、複合型の細菌感染に至るまで(蜂窩織炎、急性細菌性副鼻腔炎、市中肺炎、院内感染/人工呼吸器関連肺炎、複雑性尿路感染症、複雑性腹腔内感染を含む)、短期治療の方に効果があった。耐性菌の出現は短期治療では少ないと評価される。
この神話の崩壊が及ぼす影響:この神話は新しいお題目の「Shorter is better!」に置き換えられる必要がある。患者は感染徴候がかなり改善すれば、主治医を呼んで抗生物質を早めに止めてもいいかどうか尋ねるべきである。臨床医はこのコンセプトを受け入れるべきだし、治療期間をカスタマイズするのを恐れてはならない。
急性の細菌感染症に対して、感染徴候や症状を解決してもなお継続的に抗生剤を使用することは患者の利益にならないし、抗生物質耐性を獲得することになるだろう。
神話4:抗生物質耐性が生じた場合には、通常感染巣で新たな遺伝子変異が生じている
この神話は、結核菌の感染巣における耐性出現、つまり結核菌治療に抵抗して突然変異が生ずるという正しい認識から由来しているのだろう。しかしながら、結核菌は急性細菌感染とは違った独特の機能を持っている。結核菌は揺籃環境がなく、我々の正常な細菌叢には存在しない。それゆえ、結核菌耐性のプロセスは体内の感染巣で起きているといえる。結核の空洞の中には非常に高濃度の結核菌(1g中に>1012)が存在しており、この場所で、イソニアジドやリファンピンといった薬剤に対して、統計学上起こりうる突然変異の発現頻度に基づいて、単剤治療に対する耐性を発現させているのだ。
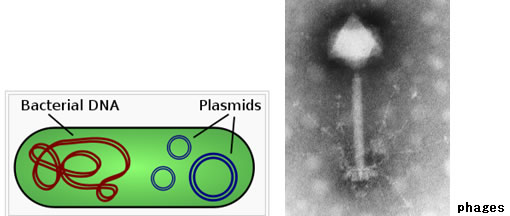
それとは対照的に、一般的な抗生物質(結核菌に使用されるイソニアジドとは異なる)を使用する場合、当然ながら人の正常細菌叢に対して淘汰圧(選択圧)を加えることになる。ほとんどの場合、治療中の感染巣で耐性が生じるのではなく、むしろ腸の中や皮膚の上で、細菌同士がすでに備わっている耐性機能を、遺伝子共有する結果生じている(例えば、プラスミッド=plasmids, トランスポゾン=transposons, ファージ=phages, 裸DNA=naked DNA)。
正常細菌叢での耐性菌の増殖は、将来の感染につながる可能性があり、耐性菌が他の人々と接触することや媒介することによってさらに広まっていく可能性がある。
この神話の崩壊が及ぼす影響:ほとんどの場合、我々は患者に耐性が出現しても気にしていない。実際には、長い間あるいは不必要に広域な抗生物質で感染症を治療したからといって、耐性誘導から逃れられたということにはならない。逆に、抗生物質に暴露された後、患者の体内のどこかに抗生物質使用に耐性のある菌株が正常細菌叢の中で増殖してしまう。こうした菌株が将来感染症を発生し、コミュニティーや病院の中で他の人に広がる可能性が高いのだ。
-------------------------------------------------------
このコラムを書いたSpellberg博士は、南カリフォルニアのロサンゼルス郡大学(LAC+ USC)医療センターでチーフを務める医師だ。カリフォルニア大学バークレー校から分子細胞生物学、免疫学で学士号を取得し、卒業に際して優秀な成績を収めたために、権威あるスタッフォード・ウォーレン賞など、数々の学術上の栄誉を受けている。現在は感染症の専門家として、臨床教授、臨床担当副学部長の職にあり、一般の人々に分かりやすく感染症と耐性についての啓蒙活動をメディアなどで積極的に行っている。
彼の文章を読んでいると、西洋医学の体系が骨身に沁みている人でなければ書けないと感じる。感染症のことについてというより、感染症哲学を聞いているようだ。そして、地球の上にはヒトの社会だけがあるのではなく、目に見えない細菌たちの社会もまた存在し、戦い、淘汰されて今に至っている。生きていることの不思議を感じずにはいられない。
(この稿は平成29年1月号に続く)
<参考資料>
1) Antibiotics: 5 Myths Debunked:goo.gl/HyT43f
2) カールズバッド洞窟群:goo.gl/2wmLm8
3) プラスミド: goo.gl/jbvzxH
4) ファージ:https://commons.wikimedia.org/wiki/File:Phage_S-PM2.png
5) Brad Spellberg, MD:http://keck.usc.edu/faculty/brad-spellberg/