1900年代初め、アメリカの生命保険会社が高血圧と寿命の関係を探る統計をとり始めた。60歳から80歳の成人を対象に、8年に亘って血圧と平均余命の関係を調査したところ、高血圧で動脈の緊張が高い人ほど死亡率は増加するという相関関係が明らかになった。以来、生命保険会社は保険に入ろうとする加入者に対し、血圧の記載を求めるようになった。こうして、「高血圧は身体に悪い」という考えが世の中に広まることになったのだ。
上腕動脈にマンシェットを巻いて、ゴム球の空気を出しながら脈拍が再開する位置で最高血圧を測るという方法を発明したのは 1896年Scipione Riva-Rocci で(下の左の図)、聴診しながら最高血圧と最低血圧を測るという方法を見つけたのは1905年 Nikolai Sergejewitsch Korotkoff (1874~1920) だった。血圧測定の歴史は高々120年ほどなのだ。

肥満が問題になってきたのは、肥満関連疾患の医療費における負担増加が問題になってきたからだ。アメリカでは、それを「epidemic disease」と位置付けている。「高血圧症は体に悪い」と生命保険会社が経済的損失を出さないために仕掛けたトラップと同様、「肥満は身体に悪い」というトラップを、今度は国が経済的損失を出さないために仕掛けている。
BMIはゴミ
肥満専門の内科医であるDr. Gonsahn-Bollie (2010年George Washington University School of Medicine & Health Sciences卒)がMedscapeに書いた論説の書き出しが、”BMI is trash. Full stop”と書いたツイートに26,500の「いいね」がついて、約3000リツイートされた、ということだった。医療者のみならず医療関係者でない人達からも、400を超える賛否両論のコメントが記されたことが、BMIの置かれている今の現状を物語っている。
ベルギーの人類学者で数学者であるAdolphe Queteletは、人々の体重が生涯にわたって身長に比例してどのように変化したかを研究していた。研究発表するためには分かりやすい指標があった方が良い。数学者である彼は、そのツールとしてある関数を1832年に考案した。変化を数値に変換して表現するためで、決してそれが健康か不健康かといった判断基準に使うためではなかった。
生命保険会社が損をしないように、「高血圧は身体に悪い」と人々を啓蒙し、その記載を求めるようになったのと同じように、20世紀になって米国の保険会社は「健康状態の指標として」体重の記載を求めるようになった。その数値は「Life table(生命表: 観測時点における各年齢階級の死亡率が今後も続くと仮定した場合の、集団、一般に10万人、の誕生から全員の死亡までの変遷を生命関数によって示したもの)」に記録され、生命保険の商品価格計算に利用されることとなった。Life tableから導き出され、健康か、不健康かを判断する体重の値(cut-off値)は、保険会社が任意に設定していた。
主要な保険保有者は当時白人男性だったが、体重だけで保険率が変わるのは理不尽だと声を上げたのが、医師で体組成の専門家であるDr. Ancel Keysだった。彼は、先述したベルギーの人類学者で数学者であるAdolphe Queteletが考案した計算式を提案し、1972年これをBody Mass Index、BMIと呼んだ。
1985年までに米国NIH、そしてWHOがこれを採用し。21世紀に至って臨床現場で幅広く使われるようになった。そして米国の医療保険支払い制度の中心であるメディケア、メディケイドが、ケアの質の評価にBMIを採用し、健康診断ツールとしてBMIを使うよう、医師たちに圧力をかけたのだ。

しかし、考えてみて欲しい、とDr. Gonsahn-Bollieはいう。
「お気に入りの衣料品店に入ると、熱心な店員が試着用のシャツを持って出迎えてくれる場面を想像してみてください。そのシャツは私の身体には合いません。しかし店員は、あなたの身長であれば誰でも着られるはずなので、シャツはフィットするはずです、と主張します。このシナリオはばかげているように思えますよね。しかし、これと同じことが私たちが BMI を使用するようになった方法なのです。同じ身長の人は同じサイズかもしれないと考えるのではなく、同じサイズでなければならないと断言するわけです」
BMIの正しい使い方と止め方
だからといって、BMIが今まで貢献してきた多くの事実を放棄するわけにはいかない。何が問題で、次に我々が手にする合理的な指標はどういったものなのか、それを探るのが次の10年かもしれない。BMIだけに頼るのではなく、AIも含めた、より多くの変数を統合的に利用して、治療すべき肥満の診断と、治療の妥当性(肥満を改善する薬物や指導方法、そのために必要な医療保険制度の介入など)を確保していくことが大切なのだと思う。
私のクリニックでは最近、肥満患者に対する評価ツールを改めて見直すことにした。EOSS(Edmonton Obesity Staging System-Staging Tool)がそれだ。

肥満、あるいは肥満症患者が置かれている現状を確認し、患者と共に対処方法を考えていくのに大変役に立つ。日本語訳がまだ出ていないようなので、私が作成した図を載せさせていただく。もし良かったら使っていただけたらありがたい。


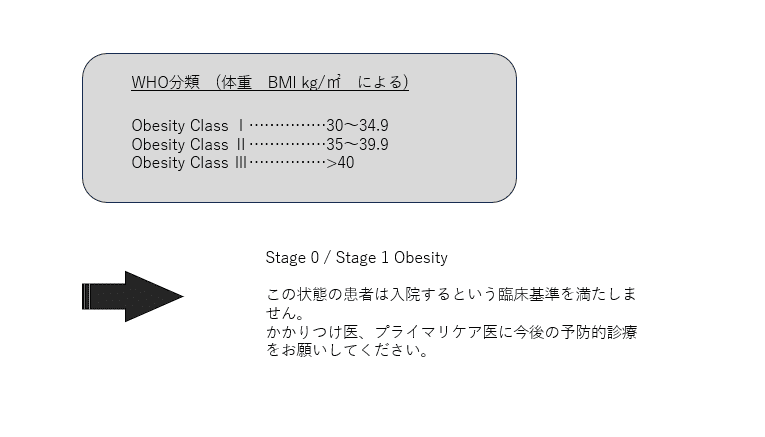



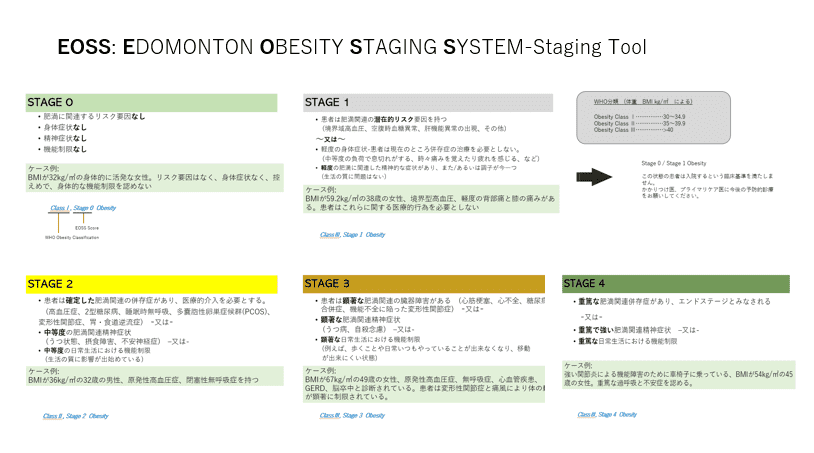
もちろん、メタボリックシンドローム、metainflamation、腸脳連関システム、動物性脂肪依存、肥満関連スティグマやバイアスの問題など、興味は尽きないが、この紙面を借りて提供した情報が肥満患者を診る時の一助になれば幸いだ。
<資料>
- 1) When Do We Stop Using BMI to Diagnose Obesity?:
- https://www.medscape.com/viewarticle/980290
- 2) Deciding on Your Goal Weight:
- https://weightsolutionsforphysicians.ca/sylvia-bollie/













